Лечебно-диагностическое отделение вспомогательных репродуктивных технологий
Заведующий лечебно-диагностическим отделением вспомогательных репродуктивных технологий
Акушер-гинеколог, Врач ультразвуковой диагностики, Эндокринолог
Доктор медицинских наук, врач высшей квалификационной категории
Отделение ВРТ оказывает пациентам высококвалифицированную помощь по лечению бесплодия, в том числе пациентам с различными эндокринопатиями, включая сахарный диабет 1 и 2 типа, заболевания щитовидной железы (и последствия их оперативного лечения), заболевания гипофиза, надпочечников.
УСЛУГИ ОТДЕЛЕНИЯ
перейти
|
|
У здоровой супружеской, фертильной пары вероятность наступления спонтанной беременности в течение первого месяца половой жизни без контрацепции составляет приблизительно 25%, в течение 3 месяцев – 62%, и в течение одного года – 92%. Для супружеских пар со сниженной плодовитостью (т. н. субфертильностью) эти шансы ниже, и они снижаются дальше по мере увеличения возраста супругов. Термин «бесплодие» применим к тем парам, которые не имеют шансов достичь беременности при естественном зачатии. В связи с этим большинство специалистов рекомендуют проводить диагностические исследования для исключения бесплодия в браке уже после 12 месяцев отсутствия беременности, а при возрасте женщины старше 35 лет – через 6 месяцев.
|
ЖЕНСКИЕ ФАКТОРЫ БЕСПЛОДИЯ:

нарушения овуляции (как при гипоталамо-гипофизарной недостаточности или дисфункции яичников)

непроходимость маточных труб или их отсутствие в результате оперативного лечения

эндометриоз органов малого таза

иммунологические факторы

патология матки и врожденные аномалии её развития

психологические факторы

генетические факторы

другие факторы
МУЖСКИЕ ФАКТОРЫ БЕСПЛОДИЯ:

первичные и вторичные нарушения сперматогенеза

анатомические факторы: непроходимость семявыносящих протоков, придатков яичка

варикоцеле (расширение вен семенного канатика)

врождённые пороки развития (гипоспадия, крипторхизм)

ретроградная эякуляция

генетические факторы

гормональные нарушения

эректильная дисфункция (в том числе, как следствие нарушение здорового образа жизни и рационального питания)

психологические факторы
Возраст женщины – один из самых важных факторов, определяющих её фертильность. Самая высокая фертильность отмечается в возрасте 20-30 лет. После 35 лет способность к зачатию снижается. Наиболее частой причиной сниженной фертильности у женщин является нарушение овуляции (созревания яйцеклетки и выхода её из яичника).
В 35 лет шансы женщины забеременеть в 2 раза ниже, чем в 20 лет, а к 40 годам вероятность спонтанной беременности составляет 10-15%. Фертильность мужчин также начинает снижаться в возрасте около 40 лет.
В 35 лет шансы женщины забеременеть в 2 раза ниже, чем в 20 лет, а к 40 годам вероятность спонтанной беременности составляет 10-15%. Фертильность мужчин также начинает снижаться в возрасте около 40 лет.
МЕТОДЫ ЛЕЧЕНИЯ БЕСПЛОДИЯ:

медикаментозная терапия

хирургическое лечение

сочетание медикаментозной терапии и хирургического лечения

сочетание медикаментозной терапии и инструментальных вмешательств, например, искусственной (внутриматочной) инсеминации спермой мужа или донора

программы ЭКО
В случае мужского бесплодия при азооспермии (отсутствие сперматозоидов в сперме) различной этиологии возможно проведение микрохирургических операций по извлечению сперматозоидов из ткани и/или придатков яичка с использованием интраоперационного микроскопа Leica с высокой степенью оптического и цифрового разрешения.

Получения сперматозоидов у мужчины под интраоперационным микроскопом
|

Хирургическая бригада ВРТ – Витязева И.И. и Боголюбов С.В.
|
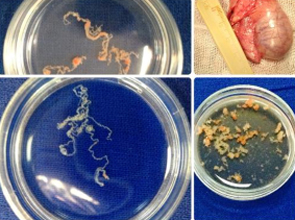
Семенные канальцы разных пациентов в чашечках Петри
|
В настоящее время эффективность sperm retrieval rate (частота извлечения сперматозоидов) при азооспермии составляет:

обструктивная азооспермия – 100%

необструктивная азооспермия – 56%

смешанная азооспермия – 93%
ПРОГРАММЫ ВРТ
подробнее
- Индукция овуляции – используется в тех случаях, когда по каким-либо причинам невозможна самостоятельная овуляция (выход яйцеклетки из фолликула). Наиболее частой причиной нарушения овуляции является гормональный дисбаланс в организме женщины, например, синдром поликистозных яичников. Поэтому индукция овуляции включает в себя назначение стимулирующей медикаментозной терапии для роста и развития фолликулов в яичниках женщины, что позволяет медикаментозно восстановить спонтанную овуляцию и делает возможным процесс оплодотворения естественным способом (половой акт).
- Внутриматочная инсеминация спермой мужа/донора – это процесс искусственного введения спермы мужа/донора в полость матки женщины. Показаниями к нему являются как изменения со стороны шейки матки женщины, препятствующие попаданию спермы в полость при половом акте, так и сексуально-эякуляторные расстройства у мужчин. Обязательным условием проведения внутриматочной инсеминации спермой мужа/донора является проходимость маточных труб женщины.
- Программа ЭКО (IVF) (классический вариант), заключающийся в получении преовуляторных ооцитов на фоне индукции суперовуляции, оплодотворении их in vitro обработанными сперматозоидами мужа (или донора) и переносе развивающихся эмбрионов в матку матери на 3-5 сутки развития эмбриона. Используется практически для всех форм женского и мужского бесплодия, кроме крайних степеней нарушения сперматогенеза.
- Программа ЭКО-ИКСИ (IVF-ICSI-интрацитоплазматическая инъекция сперматозоида) заключается в получении преовуляторных ооцитов на фоне индукции суперовуляции, оплодотворении их методом введения единичного сперматозоида в цитоплазму яйцеклетки при крайних степенях олиго-астено-терато-зооспермии, низкой частоте оплодотворения в предшествующих циклах ЭКО, ретроградной эякуляции, патологическом изменении Zona pellucida (уплотнении) у пациенток с СПКЯ, высоком титре антиспермальных антител и в других случаях.
- Программа ЭКО-ИКСИ-ПЕСА/ТЕСА (PESA-чрезкожная тонкоигольная аспирация сперматозоидов из придатка яичка), ЭКО-ИКСИ-ТЕСА (TESА-чрезкожная тонкоигольная экстракция сперматозоидов из ткани яичка) или микро-ТЕСЕ (получение сперматозоидов из семенных канальцев яичка открытым оперативным путём с использованием операционного микроскопа с высоким разрешением).
ЭКО-ИКСИ-ПЕСА/ТЕСА и ЭКО-ИКСИ-ТЕСА применяется при обструктивной форме азооспермии, а микро-ТЕСЕ – при необструктивной форме азооспермии. Полученные такими способами сперматозоиды могут быть использованы для процедуры ИКСИ. - Программа ЭКО-ДО (донации ооцитов или эмбрионов) – применяется для лечения пациенток с нефункционирующими яичниками или при их отсутствии, используя яйцеклетки донора. Программа может осуществляться как с собственным донором ооцитов, так и с анонимным.
- Программа ЭКО-СМ (суррогатного материнства) – для пациенток с отсутствием матки или пороками её развития, с синехиями полости матки, не поддающимися терапии, тяжёлой экстрагенитальной патологией, при которой вынашивание беременности противопоказано или невозможно, повторные неудачные попытки ЭКО при неоднократном получении эмбрионов высокого качества, перенос которых не приводит к наступлению беременности.
- Криоконсервация КРИО (замораживание) эмбрионов. Если правильно развивающихся эмбрионов было получено больше, чем необходимо для переноса в свежем цикле, оставшиеся эмбрионы можно заморозить методом витрификации в специальной культурной среде и хранить в жидком азоте при t°-196° в специальных сосудах Дюара длительное время. Замороженные эмбрионы могут быть использованы в последующих циклах ЭКО-крио по переносу замороженных/размороженных эмбрионов, если в предыдущих попытках беременность не наступила, или, когда после благополучного родоразрешения, пациенты хотят повторить попытку. Использование замороженных/размороженных эмбрионов позволяет женщине избежать гормональной стимуляции и пункции фолликулов, а также больших материальных затрат.
- Программа ЭКО криопереноса замороженных/размороженных эмбрионов в полость матки матери.
- IVM – in vitro maturation. Метод, при котором получают незрелые ооциты в естественном или минимально стимулированном цикле, доращивают in vitro в культуральной среде в условиях инкубатора с последующим оплодотворением ооцитов, дозревших до МII стадии, культивирование и перенос эмбрионов. Метод возможно использовать по показаниям у пациенток с СПКЯ для уменьшения риска развития тяжелых форм синдрома гиперстимуляции яичников; при крайних степенях мужского бесплодия, когда нет достаточного количества нормальных сперматозоидов для оплодотворения; для криоконсервации эмбрионов у онкологических больных перед проведением противоопухолевой терапии; для пациенток с системной красной волчанкой и в других случаях.
- Программа ЭКО в естественном цикле. Показания для применения – низкий овариальный резерв и морально-этические вопросы религиозных семейных пар, такие как: проблемы «лишних» эмбрионов, проблемы криоконсервации эмбрионов, проблемы редукции плода(-ов) при многоплодной беременности.
НЕОБХОДИМЫЕ УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ ЭКО
подробнее

согласие обоих партнеров;

отсутствие на момент начала лечения признаков острых и хронических воспалительных процессов в половых органах женщины и мужчины;

отсутствие патологических изменений в полости матки;

отсутствие патологических образований в яичниках.
Перед процедурой необходимо тщательное обследование супругов – для повышения шансов наступления беременности и уменьшения риска возможных осложнений.
ЭТАПЫ ЭКО
подробнее

отбор пациентов;

стимуляция суперовуляции;

мониторинг роста и развития фолликулов (ультразвуковой и гормональный);

назначение триггера (инициация окончательного созревания ОКК (ооцит-кумулюсного комплекса);

трансвагинальная пункция фолликулов и аспирация преовуляторных ооцитов под УЗ наведением и в/в наркозом;

получение спермы и подготовка её к инсеминации in vitro;

оплодотворение ооцитов in vitro спермой мужа/донора или методом ИКСИ и культивирование эмбрионов в специальной среде в 3-х газовом инкубаторе при t = 37°C до 5-6 суток;

перенос полученных эмбрионов в полость матки матери при помощи специального катетера под контролем УЗИ;

поддержка лютеиновой фазы лечебного менструального цикла;

гормональная и УЗ-диагностика беременности.
ПРЕИМПЛАТАЦИОННОЕ ГЕНЕТИЧЕСКОЕ ТЕСТИРОВАНИЕ НА МОНОГЕННЫЕ
ЗАБОЛЕВАНИЯ И АНЕУПЛОИДИИ (ПГТ-М И ПГТ-А) В ПРОГРАММАХ ЭКО
ЗАБОЛЕВАНИЯ И АНЕУПЛОИДИИ (ПГТ-М И ПГТ-А) В ПРОГРАММАХ ЭКО
подробнее
В отделении выполняется Преимплантационное генетическое тестирование на моногенные заболевания (ПГТ-М), направленное на выявление эмбрионов, несущих патологические мутации гена, с целью препятствия их передачи потомству. И преимплантационное генетическое тестирование на анеуплоидии (ПГТ-А), что позволяет выявить хромосомные анеуплоидии и структурные нарушения и отобрать на перенос генетически здоровые эмбрионы, тем самым увеличить шансы наступления беременности, снизить количество нерезультативных ЭКО.
ПОКАЗАНИЯ:

для женщин старшей возрастной группы;

при повторных неудачных исходах протоколов ЭКО;

при тяжелой форме нарушения сперматогенеза;

при повторных самопроизвольных абортах или замерших беременностях;

при измененном кариотипе родителей;

с целью предупреждения передачи тяжёлых наследственных заболеваний будущему ребёнку, таких как:
-
сцепленных с полом (гемофилии А и В, миопатии Дюшена, синдром Мартина-Бела);
-
транслокаций, трисомий по 21-хромосоме (синдром Дауна), по 18-хромосоме (синдром Эдвардса), по 13-хромосоме (синдром Патау), моносомии по половой хромосоме у женщин (синдром Шерешевского-Тернера),
полисомии по половой хромосоме у мужчин (синдром Клайнфельтера);
-
выявление мутаций в моноклональных генах (муковисцидоз, Rh-сенсибилизации, талассемия, анемия Фалькони, ретинобластома, адреногенитальный синдром, синдром Марфана и некоторые др.).
ОСЛОЖНЕНИЯ ЛЕЧЕБНЫХ ЦИКЛОВ ЭКО
подробнее
На каждом этапе процедуры ЭКО возможно развитие различных побочных эффектов или осложнений. Среди них следует отметить:

синдром гиперстимуляции яичников (СГЯ) (1-8%);

внематочная и гетеротопическая беременность (1,0-3,5%) – локализация плодного яйца в других отделах женской половой системы, кроме полости матки: в трубе, в шейке матки, в яичниках и пр.;

травматическое повреждение яичников и сосудов во время пункции, внутрибрюшное кровотечение (0,1-0,3%);

повреждение соседних органов – мочевого пузыря и кишечника (0,1%);

инфицирование органов малого таза (0,1%);

многоплодную беременность, частота которой зависит от количества переносимых в полость матки эмбрионов (10-20%);

ранние эмбриональные потери (биохимические беременности) (5-12%);

невынашивание беременности (20-25%);

психоэмоциональный стресс.
В нашем отделении используется инкубаторы с технологией Time Lapse – непрерывное наблюдение за развитием эмбрионов, позволяет записать ролик о их развитии в течение 6 дней. Используя эту технологию нет необходимости ежедневно извлекать специальную чашку, в которой находятся эмбрионы, из инкубатора и это гарантирует стабильные условия для развития до стадии бластоцисты. Технология делает интервальные снимки, соединяя их в микрофильм.
Врач ультразвуковой диагностики, Гинеколог, Эндокринолог
Кандидат медицинских наук, научный сотрудник
Заведующий лечебно-диагностическим отделением вспомогательных репродуктивных технологий
Акушер-гинеколог, Врач ультразвуковой диагностики, Эндокринолог
Доктор медицинских наук, врач высшей квалификационной категории



















